Inleiding
The European Autoimmunity Standardization Initiative (EASI) werd in 2007 opgericht om o.a. autoantistofbepalingen te standaardiseren en te harmoniseren (1). Het Nederlandse EASI-team heeft in 2010 de uitkomsten gepubliceerd van een enquête uitgevoerd onder laboratoria in Nederland (inclusief overzeese gebieden) om helder te krijgen hoe de laboratoriumdiagnostiek van autoantistoffen tegen nucleaire (en overige cellulaire) antigenen, oftewel van ANA, anti-dsDNA- en anti-ENA-antistoffen uitgevoerd wordt. Op basis van deze uitkomsten zijn 15 aanbevelingen geformuleerd om deze diagnostiek in Nederland te harmoniseren (2). In 2014 zijn vervolgens 25 Europese aanbevelingen met een overeenkomstig doel gepubliceerd (3). Het Nederlandse EASI-team heeft nu een vervolgenquête uitgevoerd om een beeld te krijgen in hoeverre de Nederlandse aanbevelingen in de praktijk gebracht worden en in hoeverre de aanbevelingen geleid hebben tot aanpassing van de laboratoriumdiagnostiek in Nederland. De enquête is rondgestuurd aan en ingevuld door laboratoria die deelnemen aan de rondzending ‘Collageen’, georganiseerd door de sectie humorale immunologie (HIM) van de Stichting Kwaliteitsbewaking Medische Laboratoriumdiagnostiek (SKML). De resultaten worden hier beschreven en de Nederlandse aanbevelingen uit 2010 worden bediscussieerd in het licht van de praktijk.
Methode
Vragenlijst
De enquête bestond uit 47 vragen. De twee inleidende vragen richtten zich op de bekendheid met de 15 Nederlandse aanbevelingen en de vraag of op basis van deze aanbevelingen de laboratoriumdiagnostiek van ANA, anti-dsDNA- en anti-ENA-antistoffen is aangepast. Daarna werden per aanbeveling drie vragen gesteld: (1) of de specifieke aanbeveling opgevolgd wordt, (2) of op basis van de aanbeveling een aanpassing is doorgevoerd, en (3) indien de betreffende aanbeveling niet wordt opgevolgd, waarom dat niet gebeurt.
Respons
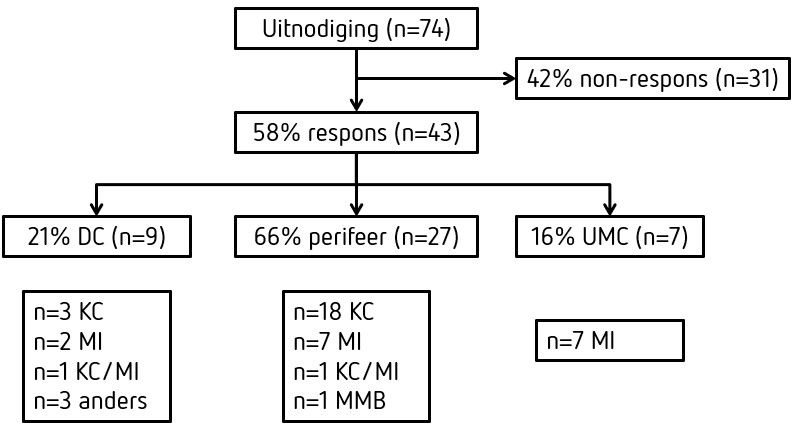
De vragenlijst is verstuurd naar 74 laboratoria in Nederland, Aruba en Curaçao, alsmede enkele laboratoria in België en Duitsland, waarvan in totaal 43 personen de vragenlijst hebben ingevuld (58%). De respondenten waren allen laboratoriumspecialisten in Nederlandse laboratoria. Het type organisaties waar de respondenten werken blijkt evenredig vertegenwoordigd ten opzichte van het totaal aantal organisaties (63% perifeer of algemeen ziekenhuis, 16% universitair medisch centrum (UMC), 21% diagnostisch centrum). Van de participerende laboratoria valt de betreffende auto-immuundiagnostiek in 21 laboratoria (49%) onder een klinisch chemicus, in 16 laboratoria (37%) onder een medisch immunoloog, en in 6 laboratoria (14%) onder een laboratoriumspecialist met beide registraties of met een geheel andere registratie (Figuur 1). De laboratoriumspecialisten medische immunologie (medisch immunologen) blijken bij de beantwoording van de vragenlijsten meer vertegenwoordigd dan de laboratoriumspecialisten klinische chemie (klinisch chemici). In enkele gevallen is de beantwoording aangepast, wanneer uit de uitleg bleek dat het laboratorium de aanbeveling wel, of juist niet, opvolgde. Vanuit sommige laboratoria werden enkele vragen niet beantwoord (als niet van toepassing beschouwd, bijvoorbeeld omdat testen uitbesteed worden).

Aanbevelingen
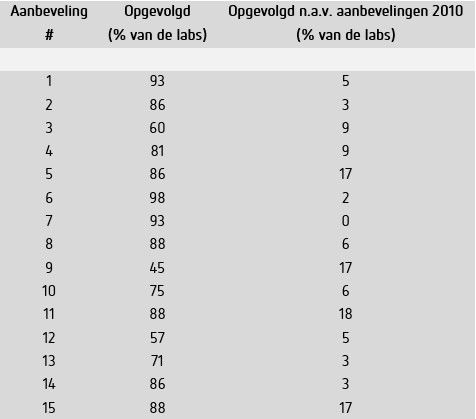
De in 2010 geformuleerde aanbevelingen zijn weergegeven in tabel 1.
Resultaten
Bekendheid met aanbevelingen
In twee laboratoria uit perifere ziekenhuizen en één diagnostisch centrum in Nederland is men niet bekend met de aanbevelingen (7%). Deze laboratoria werken volgens 3, 4, en 9 van de 15 aanbevelingen, en behoren daarmee tot de laboratoria die het minste aantal aanbevelingen volgen.
Aantal opgevolgde aanbevelingen
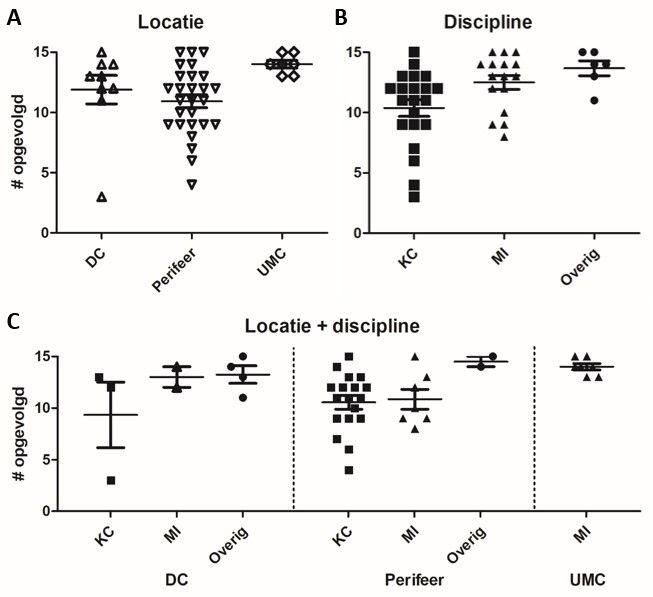
Drieëndertig laboratoria (77%) volgen minimaal 10 van de 15 aanbevelingen. In zes laboratoria (14%) worden alle 15 aanbevelingen opgevolgd, gevolgd door 21 laboratoria (49%) die 12-14 aanbevelingen opvolgen. Vijf laboratoria volgen drie tot acht aanbevelingen op, voornamelijk omdat deze laboratoria niet bekend zijn met de aanbevelingen, tot afwijkende keuzes komen in overleg met aanvragers en/of de ANA immunofluorescentietest niet uitvoeren waardoor een aantal aanbevelingen niet van toepassing is. Verschillen tussen diagnostische centra en perifere ziekenhuizen zijn klein, maar het valt wel op dat op één na alle diagnostische centra minimaal 11 aanbevelingen volgen. Laboratoria in UMC’s volgen gemiddeld de meeste aanbevelingen (Figuur 2A). Waar meer dan 60% van de medisch immunologen minimaal 13 aanbevelingen opvolgt (10 uit 16), is dit voor klinisch chemici 24% (5 uit 21). Gemiddeld gezien volgen klinisch chemici ruim 10 aanbevelingen op, medisch immunologen 12,5 (Figuur 2B). Verder valt op dat medisch immunologische laboratoria in een UMC met gemiddeld 14 opgevolgde aanbevelingen meer aanbevelingen opvolgen dan medisch immunologische laboratoria in een perifeer ziekenhuis met gemiddeld bijna 11 aanbevelingen (Figuur 2C). Vijf van de zeven medisch immunologen in perifere ziekenhuizen volgen aanbeveling #9 m.b.t. onderscheid anti-SS-A/Ro52- en anti-SS-A/Ro60-antistoffen niet op. Voor vier van de zeven medisch immunologen in UMC’s geldt dat ook, hoewel door twee wordt aangegeven dat deze aanbeveling binnen afzienbare tijd opgevolgd zal worden.
In het algemeen worden aanbevelingen #3, #9 en #12 het minst vaak in de praktijk gebracht (Tabel 2). Aanbeveling #3 betreft het uitvoeren van een titratie of een semi-kwantitatieve interpretatie van de fluorescentie intensiteit bij een positieve ANA-test, en het rapporteren van de uitkomst aan de kliniek. Belangrijkste redenen om hiervan af te wijken zijn prijstechnisch van aard of het gebrek aan behoefte bij aanvragers. Aanbeveling #9, aangaande het afzonderlijk detecteren en rapporteren van anti-SS-A/Ro52 en anti-SS-A/Ro60, wordt o.a. niet uitgevoerd vanwege het ontbreken van behoefte aan uitsplitsing bij de aanvragers. Aanbeveling #12 m.b.t. het beschikbaar hebben van citobepaling anti-dsDNA wordt ook minder opgevolgd vanwege gebrek aan behoefte bij de aanvragers, maar ook omdat dit binnen sommige organisaties moeilijk te realiseren is. Het valt op dat perifere ziekenhuizen aanbeveling #3 en #9 het minst vaak opvolgen (48% en 37% resp.) en dat diagnostische centra aanbeveling #12 het minst vaak opvolgen (44%).
Aanpassingen n.a.v. aanbevelingen
Vijftien laboratoria (35%) hebben aanpassingen doorgevoerd naar aanleiding van de aanbevelingen sinds 2010. Deze 15 laboratoria hebben samen 37 aanpassingen doorgevoerd. Deze aanpassingen zijn voornamelijk om de volgende aanbevelingen te volgen: het kenbaar maken van de gebruikte techniek voor anti-dsDNA-antistoffen (#5), het apart detecteren en rapporteren van anti-SSA/Ro60 en anti-SSA/Ro52 (#9), het bepalen van anti-Sm(D) antistoffen en het niet rapporteren van anti-SmB-antistoffen (#11), en het bepalen van anti-ENA-antistoffen voor indicaties, ook bij een negatieve ANA-test (#15). Voor aanbeveling #9 blijkt dat dan nog steeds minder dan de helft van de laboratoria dit uitvoeren, maar is een viertal laboratoria wel bezig met de implementatie en enkele andere laboratoriumspecialisten geven aan in overleg te zullen treden met de kliniek.
Discussie
De vervolgenquête onder laboratoriumspecialisten geeft een goed beeld van de bekendheid met en het gebruik van de aanbevelingen m.b.t. ANA, anti-dsDNA, en anti-ENA diagnostiek. Het valt op dat ruim een derde van de laboratoria aanpassingen doorgevoerd heeft n.a.v. de in 2010 gepubliceerde aanbevelingen. Gemiddeld werden in deze laboratoria ruim twee extra aanbevelingen geïmplementeerd.
Ingevulde antwoorden enquête
De beantwoording van vragen is in voorkomende gevallen gewijzigd. Wanneer in het algemeen werd aangegeven dat er aanpassingen waren doorgevoerd n.a.v. de aanbevelingen, maar dit niet zichtbaar werd bij de beantwoording van specifieke vragen over één of meerdere aanbevelingen, werd een “ja” gewijzigd in een “nee”. Andersom werd ook waargenomen dat laboratoria in het algemeen aangaven geen wijzigingen te hebben doorgevoerd, maar dat later in de enquête bleek dat er wel degelijk extra aanbevelingen geïmplementeerd waren. Ook op basis van de toelichting van de antwoorden bleek in sommige gevallen dat de aanbeveling wel degelijk uitgevoerd werd. Dit is met name bij aanbevelingen #3 en #5 het geval geweest. In een aantal laboratoria wordt bij de ANA-test geen titratie uitgevoerd, maar wordt de fluorescentie intensiteit wel semi-kwantitatief gescoord en gerapporteerd, geheel volgens de aanbeveling, maar werd een “nee” ingevuld in de enquête. Deze beantwoording is, bij een dergelijke uitleg, gewijzigd in een “ja”. Evenzo werd de communicatie van de gebruikte techniek in anti-dsDNA-antistoffen door diverse respondenten zo geïnterpreteerd dat deze bij iedere individuele rapportage vermeld moet staan. Uit verschillende antwoorden blijkt dat de techniek niet als zodanig is vastgelegd, maar wel degelijk gecommuniceerd is naar de kliniek op andere wijze zoals een vademecum. Ook in deze gevallen hebben we een “nee” gewijzigd in een “ja”. Waar mogelijk is op deze wijze recht gedaan aan de beantwoording.
Argumenten om af te wijken van aanbevelingen
Verhelderend zijn de argumenten die gemeld werden om af te wijken van de aanbevelingen. Het argument dat titratie van de ANA-test kostbaar is en organisatorisch lastig in te passen, gaat voorbij aan de mogelijkheid om de fluorescentie intensiteit in de ANA-test semi-kwantitatief te rapporteren. Deze oplossing is relatief makkelijk te implementeren, met nauwelijks meerkosten. Titratie heeft overigens als meerwaarde dat mengpatronen herkend kunnen worden. Bovendien: hoe hoger de gevonden titer, hoe waarschijnlijker sprake is van een systemische auto-immuunziekte (4).
Anti-SS-A/Ro60-antistoffen zijn niet afzonderlijk van anti-SS-A/Ro52-antistoffen opgenomen in de huidige classificatiecriteria voor Sjögren’s syndroom (5). Hoewel weinig studies onderscheid maken tussen anti-SS-A/Ro52- en anti-SS-A/Ro60-antistoffen, worden anti-SS-A/Ro60-antistoffen echter gerapporteerd als specifieker voor Sjögren’s syndroom (6-9). Het blijft daarom relevant om aanbeveling #9 toe te passen.
Enkele laboratoria laten het volgen van aanbevelingen afhangen van de aanvragers. Als die aangeven geen behoefte te hebben aan bepaalde informatie of testen, geven enkele laboratoriumspecialisten daaraan gehoor. In dergelijke gevallen ligt het voor de hand de achtergrond en noodzaak van de (uitvoering van de) aanbevelingen (beter) uit te leggen, en de aanbevelingen alsnog door te voeren. De aanbevelingen hebben klinische relevantie en dienen daarmee het belang van de patiënt. Verder besteden enkele laboratoria een deel van de bepalingen uit en volgen daarom de aanbevelingen niet. Dit zou echter aanleiding moeten geven om in gesprek te gaan met het laboratorium dat de uitbestede bepalingen uitvoert, en ervoor te zorgen dat uitvoering en rapportage wordt gedaan conform de aanbevelingen. Een uitzondering vormt aanbeveling #12, over de beschikbaarheid van de anti-dsDNA-antistofbepaling als cito-bepaling. De anti-dsDNA-antistofbepaling wordt in de praktijk nauwelijks aangevraagd als cito-bepaling.
Vergelijking disciplines en locaties
De vergelijking tussen perifere ziekenhuizen en UMC’s is niet alleen een vergelijking tussen tweede- en derdelijns gezondheidszorg, maar ook een vergelijking tussen klinisch chemici plus medisch immunologen enerzijds en medisch immunologen anderzijds. De ANA, anti-dsDNA- en anti-ENA-antistoffen diagnostiek wordt in vrijwel elk UMC uitgevoerd onder leiding van een medisch immunoloog (dat geldt voor alle zeven UMC’s die aan deze enquête deelnamen). In veel perifere ziekenhuizen is deze diagnostiek ondergebracht in het klinisch chemisch laboratorium. De vergelijking tussen perifere ziekenhuizen met UMC’s bevat dus twee variabelen (‘tweede- versus derdelijns gezondheidszorg’ en ‘discipline’). Vergeleken met medisch immunologen in UMC’s volgen medisch immunologen in perifere ziekenhuizen gemiddeld minder aanbevelingen. Het is mogelijk dat door academische aanvragers meer gevraagd wordt om de aanbevelingen op te volgen. De aanbevelingen zijn in 2010 echter niet alleen opgesteld voor de UMC’s, maar nadrukkelijk voor alle laboratoria die de ANA, anti-dsDNA en anti-ENA diagnostiek uitvoeren.
Update aanbevelingen
Het aanscherpen en verhelderen van de bestaande aanbevelingen, en het definiëren van aanvullende aanbevelingen kan leiden tot verdere stroomlijning en verbetering van de laboratoriumdiagnostiek van ANA, anti-dsDNA- en anti-ENA-antistoffen in de Nederlandse laboratoria. Onlangs zijn in een samenwerking tussen de NVKC en het CMI nieuwe aanbevelingen geformuleerd en opgenomen in een richtlijn. Deze richtlijn is opgenomen in de veldnorm van beide beroepsgroepen. Bij de opstelling van de nieuwe Nederlandse richtlijn is dankbaar gebruik gemaakt van de uitkomsten van de enquête. De opmerkingen die door de verschillende laboratoriumspecialisten in deze enquête werden geplaatst vormden een goede uitgangspositie om de richtlijn op te kunnen stellen met oog voor de laboratoriumpraktijk op de verschillende locaties. De nieuwe richtlijn zal separaat voor publicatie worden aangeboden.